- Oral and Maxillofacial surgery -
当院は厚生労働省認定の
口腔外科学会認定医が所属
治療は一般的に外科的処置が多い診療分野です。顎の骨の骨折や口腔の腫瘍の治療など大きな疾患から、顎関節症、親知らずや口内炎の治療など軽度なものもあります。インプラントの埋入手術も口腔外科のひとつです。
日本口腔外科学会主な疾患
-
親知らず
-
良性、歯原性腫瘍
-
悪性腫瘍、口腔癌(舌がん•歯肉がん等)
-
口内の裂傷、火傷
-
顎の骨折
-
口腔粘膜疾患
-
顎変形症
-
顎関節症
-
外的な力による歯の破折
-
唇顎口蓋裂
-
インプラント
-
歯牙移植
-
有病者の抜歯
当院では顎顔面領域に
発症する様々な疾患の治療を
行なっております
一般歯科のクリニックでは親知らずの抜歯術が代表される対象疾患でありますが、当院では舌や口腔粘膜、顎関節などのお口やお口周りの様々なトラブルに対し、口腔外科に精通した院長や常勤医が対応します。
詳細は公益社団法人日本口腔外科学会ホームページ内の
「口腔外科相談室」をご覧ください。
特に当院では親知らずの抜歯の他にスポーツや転倒での外傷治療や口腔粘膜疾患疾患の小手術など、県内屈指の症例数と治療成績を有しております。
また昨今の超高齢化社会において、県内地域の在住の高齢患者さんを始め、全身疾患(心疾患・内分泌疾患・血液疾患・腫瘍疾患等)をお持ちの患者さんは多く、有病者歯科治療も、適切な知識と経験を基に安全に行うことが不可欠です。
関連する地域かかりつけ医科クリニック様や二次および三次医療機関・診療施設と連携し
安心安全な最新のエビデンスに基づく診療をご提供して参ります。
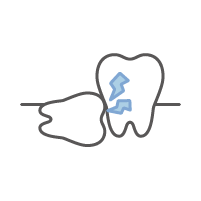
親知らずとは?
親知らずとは、主に思春期頃から生えてくる一番後ろの歯のことで、一本も生えないこともあれば、上下左右4本生えることがあります。
一本も口の中で見えない場合でもあごの骨に埋まっている場合があります。(これは、レントゲン写真で確認することができます)
どんなにしっかり歯磨きをしている人でも、腫れて痛くなったり、むし歯になる可能性があるのが「親知らず」です。
親知らずは抜いた方が良い?
抜かなくても良い?
抜かなくても良い場合
-
まっすぐきれいに生えている場合
-
歯茎が腫れたり痛んだりしていない場合
-
骨の深くに埋まっていて生えてこない場合
-
ブリッジなどの治療に利用できる場合
抜いた方が良い場合
-

虫歯になった際に、治療しづらい場合
-
歯磨きのしづらさなどの理由から虫歯になった場合や、
そのリスクがある場合 -

頻繁に歯茎が腫れたり、痛んだりする場合
-

歯並びや噛み合わせに悪影響を与える場合
親知らずの治療法
親知らずは、むし歯や歯ぐきの炎症、歯並びやかみ合わせの不具合など、口腔トラブルの原因になることが多い歯です。
痛みや異常を感じたら、放置せずに早く適切な処置を受けることが大切です。必要に応じて歯科用CTを撮影し、精密な検査と診断をもとに、治療計画について事前に十分なご説明をいたします。
「親知らずが痛くなったことがある」「親知らずの周りに食べかすが溜まる」「顎が開きづらい」など、親知らずに関して気になることがあれば、まずはご相談ください。生え方や歯並びの状態によりますが、親知らずをしっかり磨いて綺麗に保つことが困難であるケースが多く、抜歯術を行うことが多い疾患です。
治療の流れ
-
01

親知らずのご相談
まずは親知らずの状態を確認します。その後、現在の歯ならびやかみ合わせについて気になる点、ご希望などお聞かせ下さい。治療の流れ、治療期間、治療費などについて説明いたします。
-
02

検査・診断 治療方針決定
正確な診断のためには、レントゲン画像診断が不可欠です。 また深部埋伏と呼ばれる、顎の骨の深くに生えている場合など、必要に応じてCT撮影を行います。 3次元的に親知らずの状態や神経・血管などの位置関係を詳しく把握することができます。 抜歯が必要でない場合や残してブラッシング指導などで経過観察を行っていく抜歯もあります。 親知らずの抜歯は、歯科治療の中でも侵襲が大きい治療になりますので、抜歯術を行う時期についても相談可能です。 もちろん無理に勧めることはございませんのでご安心ください。抜歯術を行うことが決まりましたら、術後の注意点を詳しくご説明します。
-
03

術前の口腔内清掃
抜歯後の腫れや痛みを少しでも軽減できるよう、術前に親知らずの周辺や口腔内のプラークや歯石を取り除きます。 親知らずの抜いた跡が早く治るだけでなく、術後は通常の歯ブラシも数日行いづらい状態になりますので、術前のクリーニングが大切となります。
-
04

抜歯術施行
麻酔を行い、抜歯を行います。口腔外科出身の院長や歯科医師が担当します。当院では安全を考慮して、必ず複数の口腔外科出身の担当医がいる日に手術を行います。 手術時間は症例によって変わりますが、長くても30分以内で処置は終了します。 縫合処置は症例によって判断します。(下顎の親知らずでは、ほどんどの抜歯縫合を行います。)止血を確認してから帰宅いただきます。
-
05

消毒と抜糸
抜いた場所の傷口の確認や痛み止めの使用状況を確認するために、基本的に翌日もしくは数日以内に消毒にご来院いただきます。 縫合処置を行った場合は、1-2週間以内に抜糸を行います。その後もクリーニングなど、治るまで責任を持って術後の経過を見ていきます。
治療が怖い方でも静脈内鎮静法で不安を和らげます
外科的手術は、病気に対して行われる医療行為であるが、人体に対して様々なストレスを与えます。
痛みや不安・緊張などの身体的・精神的ストレスや、自律神経系の有害な反射などがその主たるものです。
麻酔は、患者さんがこれらのストレスを取り除き、手術中の身体状態を正常に保ちながら、
手術が安全かつ快適に行われるようにするための医療技術の一つです。
手術中は全身麻酔のように完全に意識を消失させるのではなく、
ある程度の声掛けに応じることができる鎮静状態を保ちます。(この方法を静脈内鎮静法と呼びます)
当院では全身麻酔や腰椎麻酔なども多数経験ある医師もしくは日本口腔外科学会認定医の歯科医師の指導や担当の下、全身管理を厳重に行います。
こんな方におすすめです
-
歯科治療が怖い
-
できるだけ痛くない方法で治療してほしい
-
寝ているうちに治療を終わらせたい
-
歯医者にトラウマがある
静脈内鎮静法の6つの特徴
-
1
日帰り治療
静脈内鎮静法治療は、全身麻酔ではありませんので、治療が終了して少し休憩されたらお帰りいただくことができます。
-
2
点滴麻酔
3種類の静脈麻酔薬と歯科用局所麻酔薬を併用し、緊張感や不安を軽減した治療を受けていただくことが可能です。
-
3
安全性に配慮した
診療体制生体監視モニターで呼吸状態や心拍数、血圧を測定しながら、常に複数のスタッフによって安全性に配慮した治療を行います。
-
4
健忘作用で
嫌な記憶なし治療途中でやや起きてしまう状態になったとしても、麻酔薬の健忘作用(忘れてしまう作用)により治療中の記憶はほとんど残りません。
-
5
持病があっても可能
高血圧や糖尿病をお持ちの方でも、血圧や脈拍が安定した状態で治療を受けることができます。
-
6
少ない来院回数での
治療が可能長時間の治療により、短期集中治療や少ない来院回数での治療完了が可能となります。
静脈内鎮静法を
受けるにあたって
術前準備
麻酔が安全かつ円滑に行われるために、術前には以下の守っていただきたいことや準備があります。
-
1
数日前からの禁煙
手術中に痰が多いことは呼吸管理に悪影響を及ぼします。 タバコを吸っている方は、手術日の数日前からの禁煙をお願いします。
-
2
飲食の制限
手術前には絶飲食の指示があります。吐物による気道閉塞や肺炎予防のためですので、厳守のご協力をお願いします。
来院時間を基準に・・・
- 固形物・牛乳
清涼水 - :
: - 4時間前まで可能
2時間前まで可能
(水・炭酸・ジュース・ブラックコーヒー等)
- 固形物・牛乳
-
3
車での来院NG
時計、指輪、入れ歯やコンタクトレンズは来院後に外し、紛失しないよう管理いただきますようお願いします。車での来院はお控えください。
-
4
マニキュアは除去する
-
5
来院後にお手洗いを済ます
-
6
金属のない下着・Tシャツの着用(持参)
-
7
内服薬について
内服薬のある方は、事前に正しく担当医もしくはスタッフに申し出いただき、薬の自己中断・再開等ないようにお願いします。
術中管理
-
1
手術開始前に心電図、血圧計などモニター装着し、酸素投与を行います。
-
2
点滴から鎮静薬を投与し、眠たくなった状態で手術を開始します。
-
3
手術中は、歯科麻酔科医が全身管理を行います。全身状態と手術の状況をみながら必要に応じて、鎮静薬や鎮痛薬の投与を行い、呼吸や血圧の安定に努めます。
術後管理
手術終了後、麻酔からの覚め具合と全身状態を担当医が判断し帰宅となります。
手術終了後から30分から2時間程度休憩していただきます。帰りはふらつきが出ることもあるため、付き添いの方に来ていただくか、十分気をつけて帰宅ください。可能であればタクシーなどを使ってお帰りいただくことを推奨いたします。
当日は車の運転、運動、重要な判断を要することは控えてください。
麻酔の偶発症・合併症・リスクについて
使用薬剤
(患者さんのよって使用薬剤は異なります)
- 静脈麻酔薬 : ミタゾラム、ペンタゾシン、プロポフォール、フルマゼニル
- 静脈鎮痛薬 : フルルビルプロフェンアキセチル、アセトアミノフェン静注液
麻酔の副作用
麻酔薬によっては、麻酔作用の他に、血圧低下、頻脈、徐脈、悪心、嘔吐、興奮、異常運動などの副作用を起こすことがあります。
特に高齢の方や持病(特に心臓、中枢神経の病気など)をお持ちの方、危険性のある手術を受ける方では低血圧、不整脈、呼吸不全、肝・腎不全、局所麻酔中毒、アナフィラキシーショックなどの突発的で重篤な副作用が起こりうることもあります。
麻酔科医は細心の注意を払い重篤な併発症が起こらないように努め、万が一発生した場合は最善を尽くして対応します。
危篤な併発症
- 心不全 (低血圧、不整脈など) 発生率1万件中2件
- 呼吸不全 (気道閉塞、重症咽頭浮腫、低換気、低酸素症、誤嚥性肺炎、肺血栓塞栓症など)
- 脳髄液神経障害 (意識障害、麻痺など)
- 肝臓・腎臓不全
- アナフィラキシーショック (重篤なアレルギー反応) 発生率1万件中1件
- 悪性高熱症 発生率7-8万件中1件
- 局所麻酔中毒 発生率1万件中1件
手術や麻酔に関して何かご不明な点がございましたら、担当医もしくはスタッフに遠慮なくお問い合わせください。





厚生労働省認定
矯正歯科 インプラント治療かかりつけ歯科医機能強化型診療所