2023.12.12
コラム歯周病と全身の健康との関係について
こんにちは。山梨県南都留郡富士河口湖町の歯医者、井ビシ歯科医院(いびし)です。
“歯周病は万病のもと”とも言われておりますが、今回は歯周病の影響が及ぼす疾患について説明していきます。
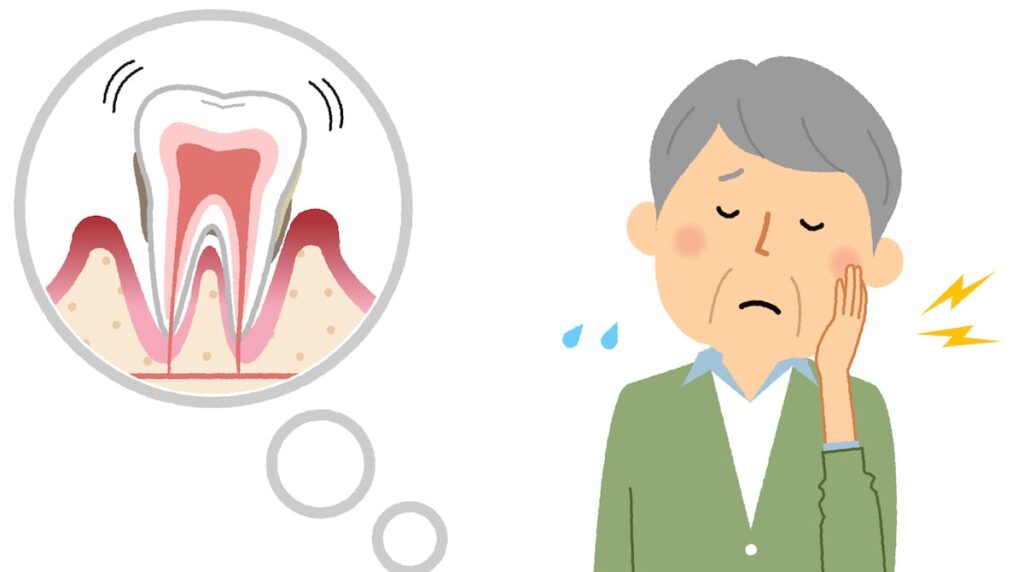
歯周病を引き起こすのは、「歯周病菌」と言われる数百種類もの細菌群です。
この細菌たちは、口の中で留まるだけでなく、さまざまなキッカケによって、血管から入り込み全身へ循環したり、気管を通じて肺へ行き、肺の炎症の元になったりします。
そして全身の疾患にも大きく関連していることから、健康のためには歯周病対策は必須であることは周知の事実です。
いくつかの例を挙げてそれぞれの疾患について説明していきます。
『生活習慣病』
1.糖尿病:直接死因は少ないが、多くの重篤な合併症を引き起こす。
2.動脈硬化:冠状動脈や脳動脈に動脈硬化が進むと深刻な状態になる。
3.虚血性疾患(狭心症、心筋梗塞):冠状動脈に起こる動脈硬化に起因する。
4.脳梗塞…脳動脈に起こる動脈硬化に起因する。
※脳卒中とは、脳梗塞、脳出血、クモ膜下出血などを含んだ総称。
5.肥満…多くの生活習慣病と関連を持ち、日本においても増加傾向にある。
『生活習慣病以外の疾患』
6.肺炎とくに誤嚥性肺炎
7.早期低体重児出産
8.細菌性心内膜炎
9.バージャー病(閉塞性血栓血管炎)
10.骨粗しょう症
今回のコラムでは、一番有名な糖尿病との関連について説明していきます。
※参考資料
歯周病と生活習慣病の関係(財団法人 8020推進財団)
日本産婦人科学会誌
目次
1.歯周病と糖尿病
歯周病と糖尿病

糖尿病患者の約8割には歯周病の症状があると言われおります。糖尿病の症状の悪化が加速度的に歯周病の症状をも悪化させてしまうことが多く、反対に歯周病の治療を行うことにより血糖値が改善されるということが明らかになりました。
そして近年の研究では、以下のこともわかってきました。
歯周病の悪化→糖尿病の悪化
歯周病の炎症組織から、血液中に放出されるサイトカインの1種の「TNF-α」と呼ばれる物質が放出されます。
この物質には、血糖値を下げるホルモン「インスリン」の働きを妨げる作用(インスリン抵抗性)があります。
また、歯周組織の炎症によって生じた物質「C反応性タンパク(CRP)」は、ブドウ糖の代謝を阻害し、その結果、糖が血中に留まり血糖値が上昇してしまうのです。
それらの結果、糖尿病が悪化していきます。
糖尿病の悪化→歯周病の悪化
糖尿病の悪化による、免疫機能(マクロファージ機能や好中球の細菌質食能)の低下や、唾液の分泌不足による口腔内の乾燥により歯周病菌が容易に増殖しやすくなる環境になってしまいます。
また高血糖や肥満によって起こる過剰な炎症反応などにより、歯周組織の破壊が促進すると考えられています。
中でも、血糖のコントロールがうまくいかず、空腹時血糖値(FBS)が200を超えたり、過去数ヶ月の平均的な血糖の状態を反映する指標「ヘモグロビンA1c」の値が8%を超えたりすると、歯周病は急速に重症化していきます。
※アメリカ政府は 2004年「Diabetes: National Plan for Action」の中で、歯周病を「糖尿病の6番目の合併症」としてとり上げ、糖尿病患者に年2回の歯科検診を提唱しています。
※日本糖尿病学会「糖尿病治療ガイド 2008-2009」でも、糖尿病合併症の項に歯周病が加えられ、糖尿病の第6の合併症のポジションが確定している。
難しい話ですが、歯周病と免疫の関連の話をする中で、よく使われるワードについて解説します。
・サイトカイン
細胞から分泌されるタンパク質で、特定の細胞に情報伝達をするものをいいます。
多くの種類があるが特に免疫、炎症に関係したものが多いです。
・インスリン抵抗性
種々の原因(肥満、運動不足、ストレス、過剰脂肪摂取、炎症など)によって、インスリン感受性細胞(骨格筋細胞、脂肪細胞など)でのブドウ糖の組織摂取量が低下することをいいます。
・C反応性タンパク(CRE)
体内で炎症反応や組織の破壊が起きている時に、血中に現れるタンパク質のことです。
グルコース(糖)の代謝を阻害するためグルコースが血中にとどまり、血糖値が上昇してしまいます。
・HbA1c (ヘモグロビンエーワンシー)
赤血球中のへモグロビンと血中のブドウ糖が合したものです。赤血球の寿命に相当する約3ヶ月=120日間の平均的な血糖状態を反映します。基準値は4.3%~5.8%であり、HbA1c7%、随時血糖 200個/を超えると合併症が増加するとされています。
※現在、40歳以上の男性の19.7%、女性で10.8%の人が糖尿病が強く疑われるとされており、20歳以上では、糖尿病息者は推定900万人でその半数は治療を受けていないとされています。
また予備群は1800万人いるとされており、成人の5~6人に1人が糖尿病あるいは子備軍となります。
(平成28年国民健康・栄養調査より)
糖尿病のおもな合併症
個人差がありますが、一般的に糖尿病になってから10~30年後に合併症が出て、生活に大きな支障が出てくるとされます。
1.細小血管障害
①糖尿病網膜症
失明原因の第1位です。網膜の血管がもろくなって起こります。糖尿病患者の30~50%が合併しており、そのうち10%の人が重症で失明の危機にさらされます。
血糖コントロールが不良であれば、ほぼ直線的に進行して全員が未期(失明)まで至る危険性を持っていると言われております。
②糖尿病腎症
微量タンパク尿→タンパク尿→腎障害→むくみ→透析へと進行していきます。
未期まで進んで腎不全を起こし人工透析となるのは、コンロール不良の人の3分の1と言われています。
③糖尿病神経障害
神経障害や未端の血行障害(下肢開性動脈硬化症)が原因で起こり、一般に足先のしびれ、痛みより始まり、ひどくなると歩行困難になります。
足の神経が麻痺し、糖尿病性壊死で切断に至ることがあり、切断手術に成功しても予後が悪く、術後1カ月以内に1割の人が亡くなっています。
2.大血管障害…細小血管障害よりも致命的な予後を招くとされてます。
①冠動脈硬化症(虚血性心疾患… 狭心症・心筋梗塞)
糖尿病患者が心筋梗塞を起こす危険度は、健常者の約3倍以上で、欧米では糖尿病患者の40~50%が心筋梗塞を直接死因となっております。
我が国でも、虚血性心疾患が直接死因となる糖尿病患者が増えています。
②脳血管障害
脳出血より脳梗塞が多いです。糖尿病は脳梗塞の独立した危険因子で、非糖尿病者の約2~4倍高頻度であります。
③下肢閉塞性動脈硬化症
糖尿病患者の10~15%と高頻度に合併します。
糖尿病が原因で
年間約3,500人以上が失明(糖尿病網膜症)、約3,000人以上が下肢を切断(糖尿病神経障害、下閉塞性動脈硬化症)しています。
また、透析患者の半数以上を糖尿病腎症が50%以上を占め、糖尿病腎症による透析患者の生存率は低いとされています。(5年生存割合は54%、10年生存割合は 27%)
さらに、1人当たりの年間医療費は約500万円(患者負担月1万円)になるため、財政規模の小さい自治体では、財政を逼迫することになります。
血糖コントロールの指標と評価
『血糖コントロールの難しさ』
治療を受けている糖尿病患者の約20%はHbA1c8.0%以上で、HbA1c6.5%以下のいわゆる管理良好の割合は約20%前後とされ、血糖コントロールの難しさがうかがえます。
一般的には、慢性の高血糖が5年以上続くと糖尿病網膜症が発症し、その後遺症が出現するとされています。
わが国の糖尿病患者の細小血管合併症(網膜症、腎症、神経障害)の有病率は約40%に達しており、血糖管理の不良が関係していることを示しています。
さらに、専門病院では、冠動脈硬化、脳動脈硬化の合併頻度は約30%、下肢閉塞性動脈硬化症は約10%とされています。
今回のコラム、糖尿病の病態についてお話ししました。
次回は歯周病治療との関連についてお話ししていきます。






厚生労働省認定
矯正歯科 インプラント治療かかりつけ歯科医機能強化型診療所